Existuje ještě jedno onemocnění, které s cukrovkou nesouvisí, tzv. diabetes insipidus.
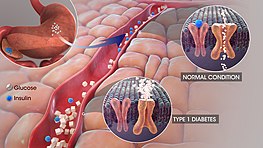
Cukrovka je onemocnění, které vzniká v důsledku nedostatku hormonu inzulínu v krvi nebo v případě, že tělo má problém s využitím inzulínu, který produkuje (inzulínová rezistence). Existuje ještě jedno onemocnění s podobným názvem, diabetes insipidus, které však spolu nesouvisí. Když se řekne "cukrovka", obvykle se tím myslí diabetes mellitus. Lidem s cukrovkou se říká "diabetici".
Glukóza není běžný cukr, který je k dostání v obchodech a supermarketech. Glukóza je přírodní sacharid, který naše tělo využívá jako zdroj energie. Druh cukru prodávaný v supermarketech se nazývá sacharóza a od glukózy se značně liší. Vysoké koncentrace glukózy se nacházejí v nealkoholických nápojích a ovoci.
Hladina glukózy v krvi je řízena několika hormony. Hormony jsou chemické látky v těle, které vysílají zprávy z buněk do jiných buněk. Inzulín je hormon produkovaný slinivkou břišní. Když jíte, slinivka břišní vytváří inzulín, aby vyslala zprávu ostatním buňkám v těle. Tento inzulín říká buňkám, aby přijímaly glukózu z krve. Glukóza je buňkami využívána jako zdroj energie. Přebytečná glukóza, která není hned potřeba, se ukládá v některých buňkách jako glykogen. Když nejíte, buňky rozkládají uložený glykogen na glukózu, kterou využívají jako energii.
Přehled typů a příčin
Diabetes mellitus se dělí na několik hlavních typů:
- Diabetes 1. typu – autoimunitní onemocnění, při kterém imunitní systém zničí buňky slinivky produkující inzulín. Vzniká často v dětství nebo mladém věku a vyžaduje celoživotní podávání inzulínu.
- Diabetes 2. typu – vzniká kombinací inzulínové rezistence (buňky nereagují na inzulín) a postupného selhávání tvorby inzulínu. Je spojován s obezitou, nedostatkem pohybu, genetickou predispozicí a věkem.
- Gestační diabetes – porucha metabolismu glukózy vznikající v těhotenství; obvykle ustupuje po porodu, ale zvyšuje riziko vzniku diabetu 2. typu u matky i dítěte.
- Ostatní specifické formy – např. monogenní diabetes (MODY), diabetes při chronickém onemocnění slinivky, po transplantaci nebo vlivem léků (kortikosteroidy, některá antipsychotika).
Rizikové faktory
- Rodinná anamnéza cukrovky
- Nadváha nebo obezita (zejména břišní tuk)
- Fyzická neaktivita
- Věk (vyšší riziko u starších osob pro diabetes 2. typu)
- Gestační diabetes v anamnéze, porod dítěte s vysokou porodní hmotností
- Vysoký krevní tlak, zvýšené hodnoty cholesterolu
Příznaky
Časté příznaky cukrovky zahrnují:
- Časté močení (polyurie)
- Silná žízeň (polydipsie)
- Zvýšený apetit nebo přesto nežádoucí úbytek na váze (u diabetu 1. typu)
- Únava, zpomalené hojení ran
- Rozmazané vidění
- Časté infekce (močové, kožní, kvasinkové)
- Brnění nebo necitlivost končetin (periferní neuropatie)
U některých osob (zejména u diabetu 2. typu) může být onemocnění zpočátku bezpříznakové a odhalí se až při rutinním vyšetření nebo při komplikacích.
Diagnostika
- Fasting plasmoglukóza (nalačno): diabetes při hodnotě ≥ 7,0 mmol/l.
- Orální glukózový toleranční test (OGTT) – 2hodinová hladina glukózy ≥ 11,1 mmol/l.
- Glykosylovaný hemoglobin (HbA1c): diabetes při hodnotě ≥ 6,5 % (≥ 48 mmol/mol). Hodnoty mezi normou a těmito hranicemi odpovídají poruše glukózové tolerance nebo prediabetu.
- Náhodné vyšetření krevní glukózy ≥ 11,1 mmol/l za přítomnosti příznaků může také ukázat diabetes.
Pravidelné sledování: kontrola glukózy doma (SMBG) nebo pomocí kontinuálního monitoringu (CGM), kontrola HbA1c obvykle každé 3–6 měsíců podle stavu pacienta.
Léčba a řízení onemocnění
Léčba je individuální a závisí na typu diabetu, věku, komorbiditách a riziku komplikací. Základní pilíře jsou:
- Životní styl – úprava jídelníčku (vyvážená strava s omezením jednoduchých cukrů, vhodný režim sacharidů), pravidelný pohyb, redukce hmotnosti u osob s nadváhou.
- Medikace – u diabetu 1. typu je nutný inzulín (bazální a bolusová režima nebo pumpa). U diabetu 2. typu jsou dostupné perorální léky a inhalační/injekční přípravky: metformin (první volba), sulfonylurey, inzulin, inhibitory SGLT2, agonisté GLP‑1, inhibitory DPP‑4 a další. Volba léků závisí na cílech léčby, riziku hypoglykémie, hmotnosti a srdečně‑cévních komorbiditách.
- Akutní stavy – diabetická ketoacidóza (DKA) a hyperglykemická hyperosmolární kóma jsou urgentní stavy vyžadující hospitalizaci, rehydrataci, korekci elektrolytů a intenzivní léčbu inzulínem.
- Chirurgická léčba – bariatrická chirurgie může být indikována u pacientů s těžkou obezitou a diabetem 2. typu; často vede k výraznému zlepšení glukózové kontroly.
Cíle léčby (např. cílové HbA1c) se individualizují; u většiny dospělých se často doporučuje hodnota kolem HbA1c < 7 %, ale u starších nemocných nebo s komorbiditami může být cílová hodnota vyšší.
Komplikace
Dlouhodobě neléčený nebo špatně kontrolovaný diabetes vede k poškození cév a nervů:
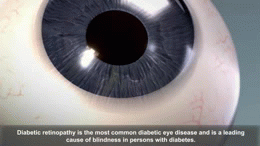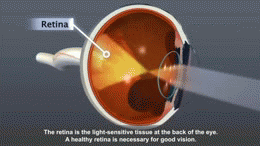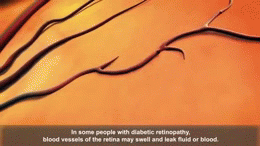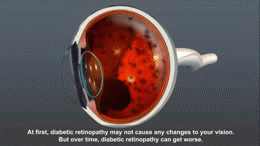
- Microvaskulární komplikace: diabetická retinopatie (riziko ztráty zraku), diabetická nefropatie (selhání ledvin), neuropatie (bolestivost, ztráta citlivosti, riziko poranění nohy).
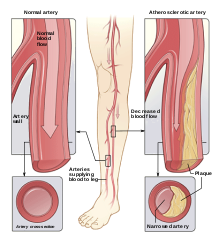
- Makrovaskulární komplikace: zvýšené riziko infarktu myokardu, cévní mozkové příhody a periferní arteriální onemocnění.
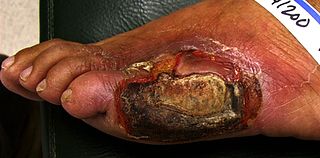
- Ostatní: komplikace v těhotenství, zvýšené riziko infekcí, problémy s hojením ran a v krajních případech amputace.
Prevence a dlouhodobá péče
- Primární prevence diabetu 2. typu: úprava hmotnosti, zdravá strava, pravidelný pohyb, odvykání kouření.
- Screening osob s rizikovými faktory (obézní, rodinná anamnéza, gestační diabetes) pro včasné zachycení poruch glukózového metabolismu.
- Pravidelná kontrola krevního tlaku a lipidů, užívání statinů a antihypertenziv podle indikace ke snížení kardiovaskulárního rizika.
- Pravidelné oftalmologické kontroly, vyšetření ledvin (albuminurie, eGFR), neurologické a podiatrické kontroly pro prevenci komplikací nohou.
- Vzdělávání pacientů o samosledování glukózy, zásadách stravování, rozpoznání hypoglykémie a akutních komplikací.
- Očkování podle doporučení (např. chřipka, pneumokoky) – diabetici mají vyšší riziko závažných infekcí.
Praktické rady
- Při podezření na cukrovku (silná žízeň, časté močení, nepřiměřená únava, nehojící se rány) vyhledejte lékaře a nechte si zjistit hladinu glukózy a HbA1c.
- Dodržujte předepsanou léčbu, pravidelně kontrolujte hodnoty glukózy a navštěvujte odborníky. Diabetes je onemocnění, které lze často úspěšně řídit a minimalizovat riziko komplikací.
- Spolupráce s diabetologem, praktickým lékařem, výživovým poradcem a dalšími odborníky přispívá k lepší kvalitě života a dlouhodobému zdraví.