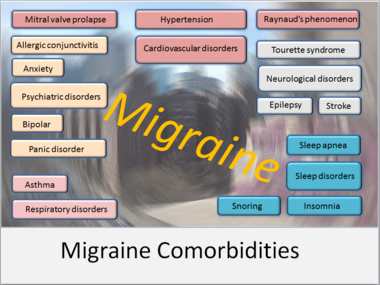
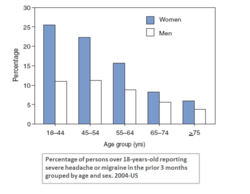
Migréna je onemocnění, které obvykle způsobuje palčivou, pulzující bolest hlavy na jedné straně hlavy. Bolest může být velmi silná a člověka často natolik omezuje, že má problém vykonávat běžné denní činnosti. Ačkoli většina lidí s migrénou trpí bolestmi hlavy, ne u všech záchvaty bolesti převažují – existují typy migrény, které mají hlavně jiné příznaky nebo které probíhají bez hlavy vůbec.
Příznaky
Většina migrén způsobuje nevolnost, řadu gastrointestinálních příznaků (zvracení) a výraznou citlivost na světlo (fotofobie) a zvuk (fonofobie). Během záchvatu se mohou objevit i závratě, pocit slabosti či zvýšená citlivost na pachy. Migréna typicky trvá 4 až 72 hodin, pokud není léčena nebo pokud léčba není účinná.
Mezi běžné symptomy patří:
- pulzující nebo pulzační bolest jedné (často) nebo obou stran hlavy
- zhoršení při fyzické aktivitě
- nevolnost, zvracení
- citlivost na světlo, zvuk (a někdy i vůně)
- před nebo během záchvatu poruchy vidění nebo jiných smyslů (viz dále)
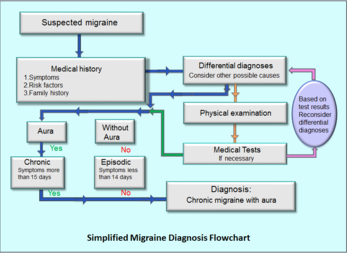
Aura
Někteří lidé mají před nebo v průběhu migrény tzv. "auru". Aura jsou přechodné neurologické příznaky, nejčastěji zrakové (blikající světla, záblesky, ztráta části zorného pole, rozmazané vidění), ale mohou být i:
- somatosenzorické (mravenčení, brnění, necitlivost)
- řečové (potíže s mluvením)
- motorické (vzácně dočasné slabosti)
Aura obvykle trvá několik minut až hodinu (často 5–60 minut), a někdy se vyskytuje bez následné bolesti hlavy (tzv. acefalická migréna).
Typy migrény
Migrény se klasifikují i podle frekvence záchvatů:
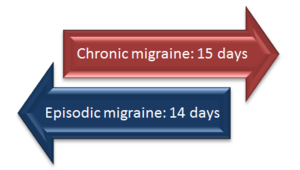
- Epizodická migréna (EM) – méně než 15 dní s bolestí hlavy za měsíc.
- Chronická migréna (CM) – bolesti hlavy 15 nebo více dní za měsíc po dobu více než 3 měsíců, z nichž alespoň 8 dní splňuje kritéria pro migrénu nebo je léčeno jako migréna. Chronická migréna může vzniknout z dřívější epizodické formy a naopak u některých pacientů může dojít k opačnému přechodu.
Příčiny a patofyziologie
Vědci zjistili, že jedním z klíčových faktorů v patofyziologii migrény je látka zvaná CGRP (peptid související s kalcitoninovým genem). CGRP je neuropeptid, který se uvolňuje v okolí mozku a může vyvolávat zánět a citlivost nervových a cévních struktur v mozkových blanách (meningách). Aktivace senzitivních drah v trigeminovaskulárním systému vede ke vzniku bolesti a doprovodných příznaků.
Rizikové faktory a spouštěče
Existují rizikové faktory, které zvyšují pravděpodobnost vzniku migrény:
- pohlaví – ženy jsou postiženy častěji než muži
- rodinná anamnéza migrény
- věk – typicky začíná v dospívání nebo rané dospělosti
- hormonální změny – u mnoha žen souvisí záchvaty s kolísáním hladin estrogenu
- stres, nepravidelný spánek, dehydratace, hladovění
- některé potraviny a nápoje (např. alkohol, výrazné sýry, potravinové přísady)
- světelné a zvukové spouštěče, silné pachy
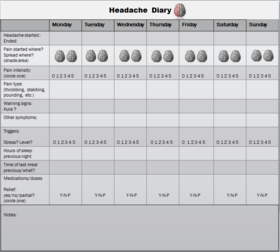
Spouštěče se liší mezi jednotlivci; pomáhá sledovat deník záchvatů, aby pacient i lékař lépe identifikovali problematické faktory.
Diagnóza
Diagnóza migrény je především klinická a vychází z pečlivé anamnézy a neurologického vyšetření. Zobrazovací vyšetření (CT, MRI) nejsou rutinně nutná, pokud nejsou přítomny tzv. „red flags“ – nástup velmi prudké bolesti (thunderclap), nový typ či výrazné zhoršení bolesti, přetrvávající neurologické příznaky, horečka, trauma, nebo první záchvat v pozdějším věku. Pokud jsou přítomny podezřelé známky, lékař doporučí zobrazování nebo další vyšetření.
Léčba
Léčba migrény zahrnuje akutní (stav při záchvatu) i preventivní (snížení frekvence záchvatů) strategie, a také nefarmakologická opatření.
Akutní léčba
- běžné analgetika: paracetamol (acetaminofen), NSAID (ibuprofen, naproxen) – vhodné při mírných až středně silných záchvatech
- triptany (sumatriptan, rizatriptan, zolmitriptan atd.) – účinné u středně těžkých až silných migrén, ale kontraindikované u pacientů s vážným kardiovaskulárním onemocněním
- antiemetika (metoklopramid) při silné nevolnosti a zvracení
- novější léčiva: gepanty (např. ubrogepant—pouze akutně; rimegepant má indikaci i pro prevenci u některých přípravků) a ditany (lasmiditan) – alternativy, zejména když jsou triptany nevhodné
- v nemocniční péči nebo při neúčinnosti perorální léčby může být v akutní fázi indikována infuzní terapie (tekutiny, antiemetika, NSAID či jiné možnosti)
Preventivní léčba
Preventivní léčba se zváží u pacientů s častými (např. 4 a více záchvatů měsíčně nebo výrazně invalidizujícími záchvaty) nebo u chronické migrény. Mezi dostupné možnosti patří:
- beta-blokátory (propranolol, metoprolol)
- antikonvulziva (topiramát)
- antidepresiva (amitriptylin)
- antihypertenziva (candesartan)
- monoklonální protilátky a antagonisté CGRP pro prevenci (erenumab, fremanezumab, galcanezumab, eptinezumab) – moderní cílená terapie pro pacienty, kteří neodpovídají na jiné preventivní léky
- onabotulinumtoxinA (Botox) – indikováno u chronické migrény
Upozornění: Nadměrné užívání akutních analgetik může vést k tzv. medikamentózně indukované bolesti hlavy (medication-overuse headache). Obecné hranice jsou: u jednoduchých analgetik do 15 dní v měsíci, u triptanů, opioidů nebo kombinovaných přípravků často méně než 10 dní v měsíci.
Nefarmakologické přístupy
- úprava životního stylu: pravidelný spánek, pravidelné jídlo, dostatek tekutin, omezení alkoholu a kofeinu
- sledování spouštěčů a vedení deníku záchvatů
- psychoterapie (kognitivně-behaviorální terapie), biofeedback, relaxační techniky
- fyzioterapie, akupunktura u některých pacientů může pomoci
Speciální situace
V těhotenství a při kojení je omezený výběr léků; paracetamol je obecně preferován pro akutní bolest, NSAID se ve III. trimestru nedoporučují. Při plánování léčby je důležité diskutovat možnosti s gynekologem a neurologem.
Kdy vyhledat lékaře nebo pohotovost
- náhlý, velmi silný ("hromový", thunderclap) nástup bolesti
- nové nebo výrazně jiné bolesti hlavy než obvyklé
- trvalé nebo postupně se zhoršující neurologické příznaky (oslabení, porucha řeči, zmatenost)
- horečka a ztuhlost šíje (možné podezření na meningitidu)
- časté záchvaty s výraznou invaliditou navzdory léčbě
Dopad a prognóza
Světová zdravotnická organizace uvádí, že migréna patří mezi nejzávažnější neurologické onemocnění z hlediska dopadu na kvalitu života a ekonomických nákladů; je jednou z nejzatěžujících chorob v Evropské unii a ve Spojených státech. S vhodnou individuální léčbou (kombinací medikamentózní terapie, nefarmakologických přístupů a úprav životního stylu) se však u většiny pacientů lze dosáhnout výrazného zlepšení a snížení frekvence i intenzity záchvatů.
Pokud trpíte migrénou a omezuje vás v práci nebo běžném životě, domluvte si návštěvu u praktického lékaře nebo neurologa – existuje dnes mnoho účinných možností léčby a způsoby, jak kvalitu života zlepšit.



_1.jpg)



.PNG)