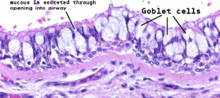
Astma (nebo Asthma bronchiale) je chronické zánětlivé onemocnění dýchacích cest, které postihuje průdušky v plicích. Zánět způsobuje otok a zduření tkáně uvnitř dýchacích cest, ke kterému se přidává stažení hladké svaloviny kolem průdušek a zvýšená tvorba hlenu buňkami vytvářejícími hlen. Kombinace těchto změn vede ke zúžení dýchacích cest a omezení průtoku vzduchu — to se projevuje potížemi s dýcháním, sípáním a kašlem.
Příznaky
Mezi běžné příznaky astmatu patří:
- sípání při výdechu (zvuk vzniká, když vzduch prochází zúženými průduškami),
- dušnost — pocit nedostatku dechu nebo nemožnost se plně nadechnout,
- svírání na hrudi (pocit stlačení nebo tlaku),
- opakovaný nebo přetrvávající kašel, který se zhoršuje v noci nebo při námaze,
- zhoršení příznaků při vystavení spouštěčům (alergeny, infekce, cvičení).
Astmatický záchvat může být lékařskou pohotovostí — těžké záchvaty mohou vést k život ohrožujícímu selhání dýchání.
Příčiny a rizikové faktory
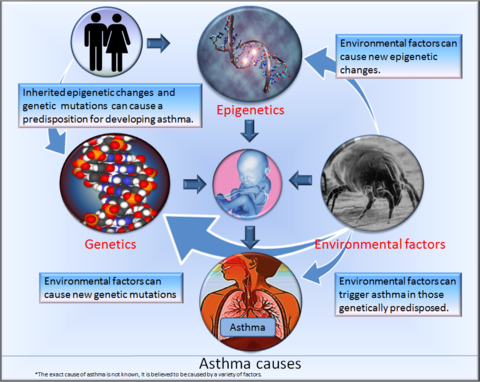
Přesná příčina astmatu není vždy známá. Uplatňuje se kombinace genetických a vnějších faktorů. Předpokládá se, že některé rizikové faktory vyplývají z dědičnosti: člověk může zdědit od rodičů genetické mutace, které zvyšují náchylnost k astmatu, a také epigenetické změny, které ovlivňují funkci genů už při prenatálním vývoji nebo v dětství.
Dalšími faktory, které zvyšují riziko nebo zhoršují průběh onemocnění, jsou:
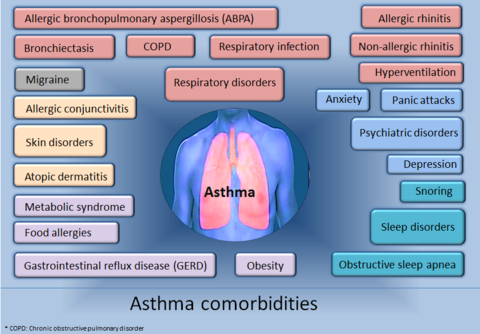
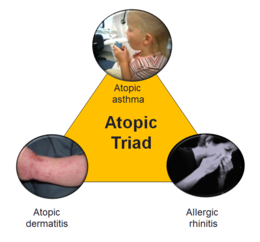
- alergie a atopie (senná rýma, ekzém),
- kuřáctví a expozice pasivnímu kouři,
- znečištění ovzduší a pracovní dráždiviny,
- časté virové infekce dýchacích cest v dětství,
- obezita a nedostatečná fyzická aktivita,
- psychosociální faktory a chronický stres.
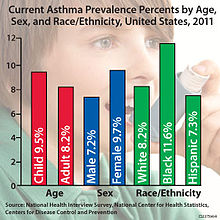
Roli hraje také sociální kontext: socioekonomický status (SES) ovlivňuje životní prostředí, dostupnost zdravotní péče a výsledky léčby. Podle studií trpí lidé s nižším SES astmatem častěji a mají horší výsledky i vyšší úmrtnost než lidé s vyšším SES. Do toho mohou zasahovat i faktory jako rasa a etnický původ. Souvisí také s přístupem k lékařské péči, osobním přesvědčením a stravovacími návyky.
Spouštěče záchvatů
Spouštěče astmatu se liší pacient od pacienta. Mezi běžné patří:
- alergeny (pyl, roztoči, plísně, zvířecí srst),
- virózy a infekce dýchacích cest,
- fyzická námaha (tzv. cvičením vyvolané astma),
- chladný nebo prašný vzduch,
- silné emoce, stres nebo smích,
- některé léky (např. aspirín nebo beta-blokátory u citlivých osob),
- expozice chemikáliím nebo výparům v práci či domácnosti.
Diagnostika
Diagnóza vychází z anamnézy, klinického vyšetření a funkčních testů plic. Používané metody zahrnují:
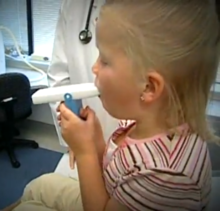
- spirometrii (vyšetření plicních funkcí) — měří se objemy a průtoky vzduchu,
- test bronchodilatace (reakce na inhalační lék rozšiřující průdušky),
- pefmetrie (měření vrcholového výdechového proudu) — často užitečné pro domácí sledování,
- měření exhalovaného NO (FeNO) pro zjištění zánětu dýchacích cest ve specifických případech,
- alergologické testy (kožní testy nebo krevní testy pro specifická IgE),
- u dětí se hodnotí i vliv virových infekcí a růstové parametry při dlouhodobé léčbě kortikosteroidy.
Léčba
Cílem léčby je kontrola příznaků, minimalizace záchvatů a zachování normální aktivity a plicní funkce. Základní přístupy:
- Rychle působící inhalační léky (reliefery) — krátkodobé beta2-agonisty (např. salbutamol) pro uvolnění bronchů při záchvatu.
- Protizánětlivá léčba (tzv. controller) — inhalační kortikosteroidy (ICS) jsou páteří dlouhodobé léčby; snižují zánět a frekvenci záchvatů.
- Další inhalační kombinace — ICS + dlouhodobě působící beta2-agonisté (LABA), nebo kombinované přípravky pro lepší kontrolu.
- Leukotrienové antagonisty (tablety) — alternativní nebo doplňková terapie u některých pacientů.
- Krátkodobé systémové kortikosteroidy — při těžších záchvatech nebo exacerbacích.
- Biologická léčba — monoklonální protilátky (např. pro těžké alergické nebo eozinofilní astma) pro pacienty, kteří nereagují na standardní terapii.
- V některých těžkých případech se zvažuje bronchální termoplastika (invazivní zákrok) nebo specializované intervence.
Správné techniky inhalace a případné používání spaceru (nasazovací komory) jsou velmi důležité pro účinnost léčby. Lékař obvykle sestaví individuální "akční plán" pro domácí použití léků a postup při zhoršení.
Praktické rady a prevence
- Identifikujte a omezte expozici spouštěčům (praní lůžkovin, odstranění plísní, omezení kontaktu s domácími mazlíčky, nekuřácké prostředí).
- Pravidelně užívejte preventivní (kontrolní) medikaci podle doporučení lékaře, i když se cítíte dobře.
- Sledujte příznaky a hodnoty pefmetru, mějte předepsaný záchranný inhalátor dostupný vždy u sebe.
- V očkování zvažte vakcínu proti chřipce a pneumokokům u rizikových skupin — infekce totiž často zhoršují astma.
- U dětí používejte vhodné pomůcky (spacer, správná tréninková technika) a pravidelně sledujte růst při dlouhodobé léčbě kortikosteroidy.
Kdy vyhledat lékaře
Kontaktujte lékaře neprodleně nebo volejte pohotovost, pokud se objeví:
- rychlé zhoršení dušnosti, která se zhoršuje i po použití záchranného inhalátoru,
- obtížné mluvení kvůli dušnosti, modrání rtů nebo obličejových partií,
- rychlý nástup těžké únavy nebo zmatenosti během záchvatu,
- pokračující nebo opakované záchvaty vyžadující více než obvyklé dávky záchranného léku.
Astma je chronické onemocnění, které nelze zatím úplně vyléčit, ale s moderní léčbou a dobrým plánem péče lze u většiny pacientů dosáhnout dobré kontroly, snížit riziko záchvatů a udržet kvalitní život. Pravidelná spolupráce s lékařem, správné užívání léků a odstranění spouštěčů jsou klíčové kroky k bezpečnému a aktivnímu životu s astmatem.



.png)


_constriction-animated.gif)