Antibiotikum (nebo antibakteriální látka) je chemická sloučenina, která ničí bakterie nebo zpomaluje jejich růst. Používají se jako lék k léčbě a vyléčení nemocí způsobených bakteriemi. Prvním objeveným antibiotikem byl penicilin, přírodní antibiotikum produkované houbou. Výroba antibiotik byla poprvé zahájena v roce 1939 a v současnosti se vyrábějí chemickou syntézou. Antibiotika nelze použít k léčbě virů.
Jak antibiotika působí
Antibiotika působí různými mechanismy. Obecně rozlišujeme:
- baktericidní účinek – látky přímo zabíjejí bakterie (např. některé beta-laktamy, aminoglykosidy, glykopeptidy),
- bakteriostatický účinek – látky zastavují růst a množení bakterií, což umožní imunitnímu systému je odstranit (např. tetracykliny, makrolidy).
Konkrétní mechanismy zahrnují inhibici syntézy buněčné stěny, narušení syntézy bílkovin, blokaci replikace DNA nebo zasahování do metabolismu bakterií.
Hlavní skupiny antibiotik
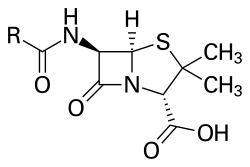
- Beta-laktamy: peniciliny, cefalosporiny, karbapenemy – působí na syntézu buněčné stěny.
- Makrolidy: inhibují bakteriální syntézu bílkovin.
- Tetracykliny: širokospektrá, inhibují proteosyntézu.
- Aminoglykosidy: baktericidní, používají se hlavně u těžkých infekcí.
- Fluorochinolony: zasahují do replikace DNA bakterií.
- Glykopeptidy (např. vankomycin): důležité u rezistentních gram-pozitivních bakterií.
- Rifampicin a sulfonamidy: blokují specifické metabolické dráhy.
Spektrum účinku a výběr antibiotika
Antibiotika se dělí na širokospektrá (účinná proti mnoha druhům bakterií) a úzkospektrá (cílená proti konkrétním skupinám). Správný výběr závisí na druhu infekce, závažnosti stavu, místě infekce, alergiích pacienta a výsledcích mikrobiologických testů. Pokud to situace dovolí, lékař obvykle preferuje úzkospektré antibiotikum na základě kultivačního vyšetření a antibiogramu.
Podání a dávkování
- Orální (tablety, kapsle, sirupy) – pro lehčí až středně těžké infekce.
- Intravenózní (i.v.) nebo intramuskulární (i.m.) – u těžkých nebo život ohrožujících stavů.
- Topické (masti, oční kapky) – lokální kožní nebo oční infekce.
Dávkování určuje lékař na základě věku, hmotnosti, funkce ledvin a jater a závažnosti infekce.
Nežádoucí účinky a alergie
- Nejběžnější nežádoucí účinky: gastrointestinální potíže (nevolnost, průjem), kvasinkové infekce po dlouhé terapii.
- Alergické reakce: od mírných exantémů až po těžkou anafylaxi; peniciliny jsou jednou z častých příčin alergie.
- Specifická rizika: poškození ledvin nebo sluchu u některých aminoglykosidů, prodloužení QT intervalu u některých makrolidů a chinolonů, riziko Clostridioides difficile kolitidy po narušení střevní mikroflóry.
Rezistence na antibiotika
Bakteriální rezistence je vážný globální problém. Bakterie se mohou stát rezistentními pomocí několika mechanismů: produkcí enzymů (např. beta-laktamázy), změnou cílových struktur, snížením propustnosti buněčné stěny nebo aktivním vylučováním léku z buňky. Rezistence vzniká především v důsledku nadměrného nebo nevhodného užívání antibiotik. Důsledkem může být omezená účinnost běžných léků a potřeba dražších, toxičtějších nebo méně dostupných alternativ.
Správné používání a prevence
- Užívejte antibiotika pouze na lékařský předpis a jen tehdy, když jsou skutečně indikována.
- Dodržujte předepsané dávkování a dobu léčby—nedokončení léčby zvyšuje riziko rezistence.
- Neuchovávejte nebo nesdílejte zbytky antibiotik s jinými osobami.
- Prevence infekcí (očkování, hygiena, dezinfekce) snižuje potřebu antibiotik.
- Některé léky (např. rifampicin) nebo závažné průjmy mohou snížit účinnost hormonální antikoncepce; konzultujte s lékařem nebo lékárníkem.
Laboratorní vyšetření
Pro přesné stanovení vhodného antibiotika se často provádí kultivace materiálu z místa infekce a test citlivosti (antibiogram). U závažných infekcí se může léčit empiricky na základě pravděpodobných původců, ale výsledky z kultivace umožní terapii cílit a optimalizovat.
Význam pro veřejné zdraví
Racionální používání antibiotik, sledování rezistence a opatření k prevenci infekcí patří mezi klíčové kroky k zachování účinnosti těchto léků pro budoucí generace. Antibiotika zachraňují životy, ale jejich síla není nekonečná — chytrá politika nasazení a individuální odpovědnost každého pacienta mají zásadní význam.